Augmentation osseuse de faible volume
Contexte scientifique
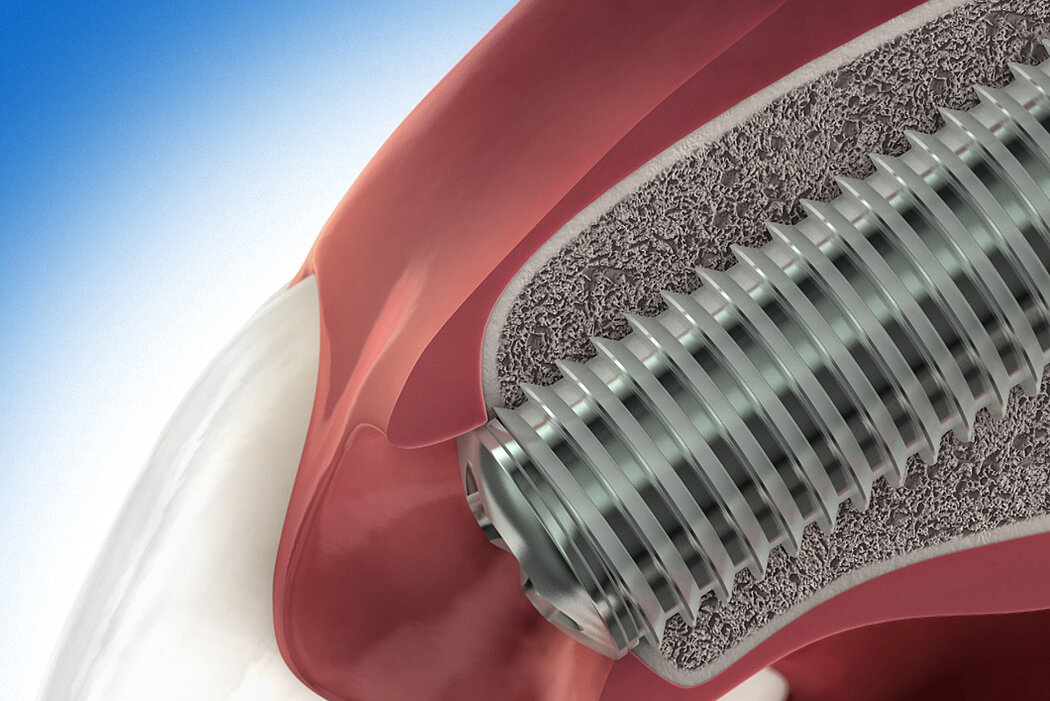
La régénération osseuse guidée (ROG) est une procédure chirurgicale utilisant des matériaux de substitution et des membranes ayant une fonction barrière pour stimuler et guider l’ostéogénèse dans les sites à régénérer.
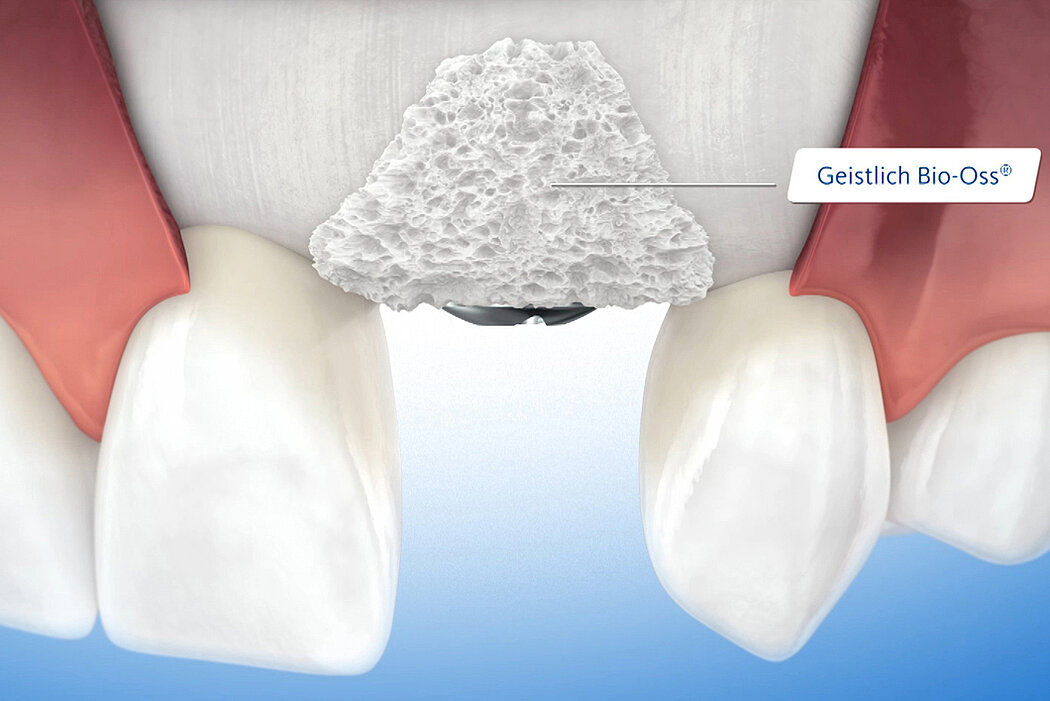
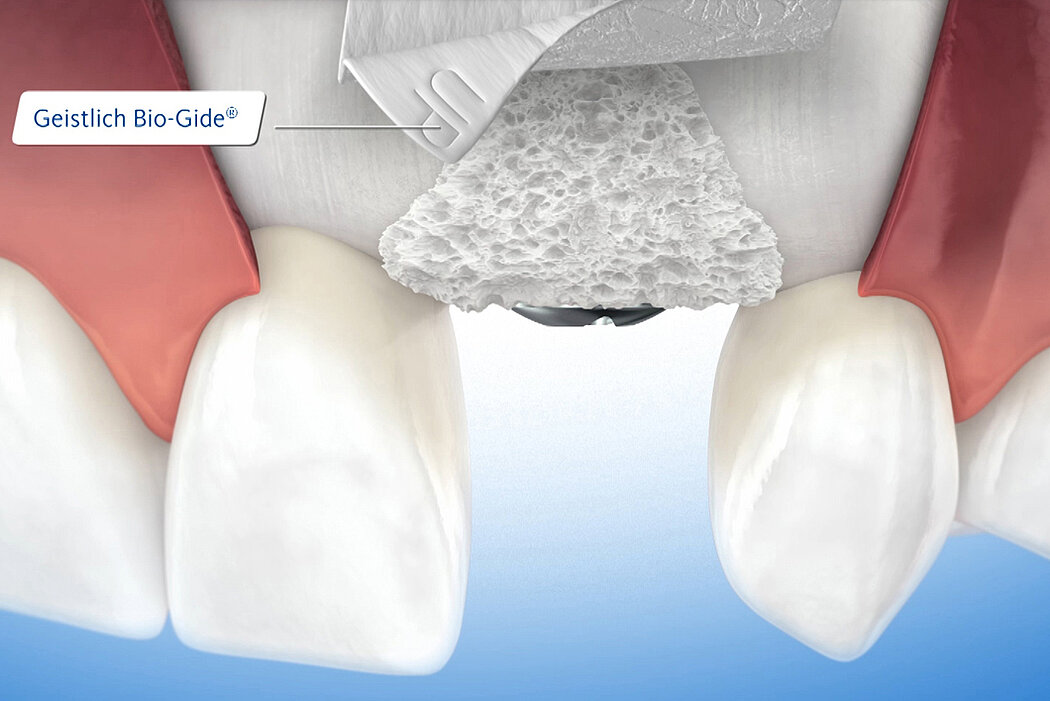
De l’os autogène et/ou un biomatériau est placé dans la zone du déficit osseux pour préserver l’espace et stimuler l’ostéogénèse. La membrane utilisée pour protéger le site comblé joue le rôle de barrière contre la colonisation par les tissus mous.
La ROG peut être utilisée pour régénérer l’os en cas de fenestration ou de déhiscence autour de l’implant, pour compenser des défauts osseux importants ou pour éviter la résorption osseuse dans les alvéoles post-extractionnelles.
Pourquoi utiliser un substitut osseux à la place de l’os autogène ?
L’os autogène est le plus susceptible de stimuler l’ostéogénèse et il peut donc apparaître comme le matériau de choix pour une greffe. Cependant, le prélèvement de l’os du patient est douloureux et allonge le temps chirurgical et de récupération. En outre, l’os autogène subit un certain degré de résorption1.
Les biomatériaux offrent une alternative intéressante à l’os autogène et présentent plusieurs avantages. Les substituts osseux Geistlich permettent au patient d’éviter un prélèvement douloureux, ils offrent un support stable à l’ostéogénèse et garantissent la stabilité pérenne du volume en raison de leur faible taux de résorption2. Ces éléments expliquent pourquoi Geistlich Bio-Oss® est le substitut osseux le plus fréquemment utilisé en dentisterie3,4.
Pourquoi utiliser une membrane barrière ?
La membrane permet à la régénération osseuse de se dérouler sans interférence dans une zone protégée et d’être beaucoup plus efficace5,6.
L’expérience clinique accumulée en plus de 16 années a prouvé qu’une membrane collagénique du type Geistlich Bio-Gide® constitue une barrière idéale, assure une intégration optimale des tissus7,8 et une cicatrisation sans complication9. Il n’est pas nécessaire de déposer ultérieurement la membrane par une chirurgie car celle-ci se résorbe naturellement.
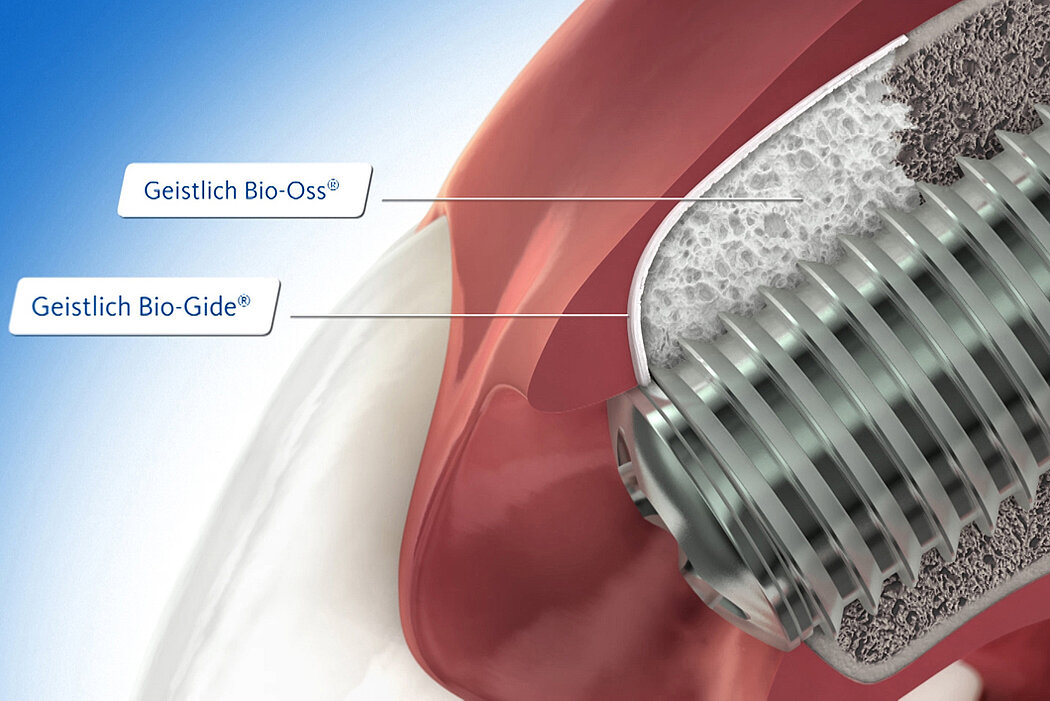
Geistlich Bio-Oss® et Geistlich Bio-Gide® sont les deux produits les plus utilisés dans les procédures régénératives comme les augmentations osseuses de faible volume1,2.
Ils permettent
- Une ostéogénèse fiable10-15.
- Une excellente ostéointégration et la préservation à long terme du volume12,16,17.
- La survie à long terme des implants18.
- Une cicatrisation sans complication9.
- D’excellents résultats esthétiques19.
Les biomatériaux Geistlich sont fiables et simplifient les procédures même pour les chirurgiens moins expérimentés.
Biblliographie :
- Jensen T et al., Clin Oral Implants Res. 2012 Mar;23(3):263–73 (Clinical study).
- Orsini G et al.,Oral Dis. 2007, Nov;13(6):586–93 (Clinical study).
- Millennium Research Group, Dental Biomaterials North America, 2018 (Market research).
- Millennium Research Group, Dental Biomaterials Europe, 2018 (Market research).
- Perelman-Karmon M et al., Int J Periodontics Restorative Dent.2012 Aug;32(4):459–65 (Clinical study).
- Wallace SS et al., Int J Periodontics Restorative Dent. 2005 Dec;25(6):551-9 (Clinical study).
- Schwarz F, et al.: Clin Oral Implants Res 2006; 17: 403-09 (Preclinical Study).
- Schwarz F, et al.: Clin Oral Implants Res 2008; 19(4): 402-15 (Preclinical Study).
- Becker J, et al.: Clin. Oral Implants Res 2009; 20(7): 742-93 (Clinical study).
- Aghaloo TL et al., Int J Oral Maxillofac Implants. 2007; 22(suppl):49–70 (Clinical study).
- Orsini G et al., J Biomed Mater Res B Appl Biomater. 2005 Jul(1);448–57 (Clinical study).
- Piattelli M et al., Int J Oral Maxillofac Implants.1999 Nov–Dec;14(6):835–40 (Clinical study).
- Orsini G et al.,Oral Dis. 2007, Nov;13(6):586–93 (Clinical study).
- Traini T et al., J Periodontol. 2007 May; 78(5):955–61 (Clinical study).
- Degidi M et al., Clin Implant Dent Relat Res. 2009 Sep;11(3):178-82 (Clinical study).
- Sartori S, et al., Clin Implants Res. 2003 Jun;14(3):369–72 (Clinical study).
- Maiorana C, et al. Int J Periodontics Restorative Dent. 2005 Feb;25(1):19–25 (Clinical study).
- Jung R et al., Clin Oral Implants Res. 2013 Oct;24(10):1065–73 (Clinical study).
- Buser D et al., J Periodontol. 2011 Mar;82(3):342–9 (Clinical study).
- Tal H et al. Clin Oral Implants Res. 2008; 19(3) : 295-302. (Clinical study)
- Rothamel D et al. Clin. Oral Implants Res. 2005; 16(3): 369-378. (Pre-clinical study)
- Kim M et al. In Vivo. 2008; 22(2):231-6. (Pre-clinical study)
- Zitzmann NU et al. Int J Oral Maxillofac Implants.12, 1997;844-852. (Clinical study)
- Rothamel D et al. Clin. Oral Implants Res. 2004;15:443-449. (Pre-clinical study)
- Hämmerle CH and Karring T. Periodontol. 2000. 1998;17:151-175. (Expert opinion)
- Hämmerle CH et al. Clin. Oral Implants Res. 2008;19:18-25. (Clinical study)
- Gielkens PFM et al. Clin. Oral Implants Res. 2008;19:516-521. (Pre-clinical study)
- Pjetursson BE et al. J. Clin. Periodontol. 2008;35:216-240. (Clinical study)
- Rothamel D et al. Int J Oral Maxillofac Implants. 2012 Jan–Feb;27(1):146–54. (Pre-clinical study)
- Buser D et al. J Dent Res. 2013 Dec;92(12 Suppl):176S–82S. (Clinical study)
Cas cliniques
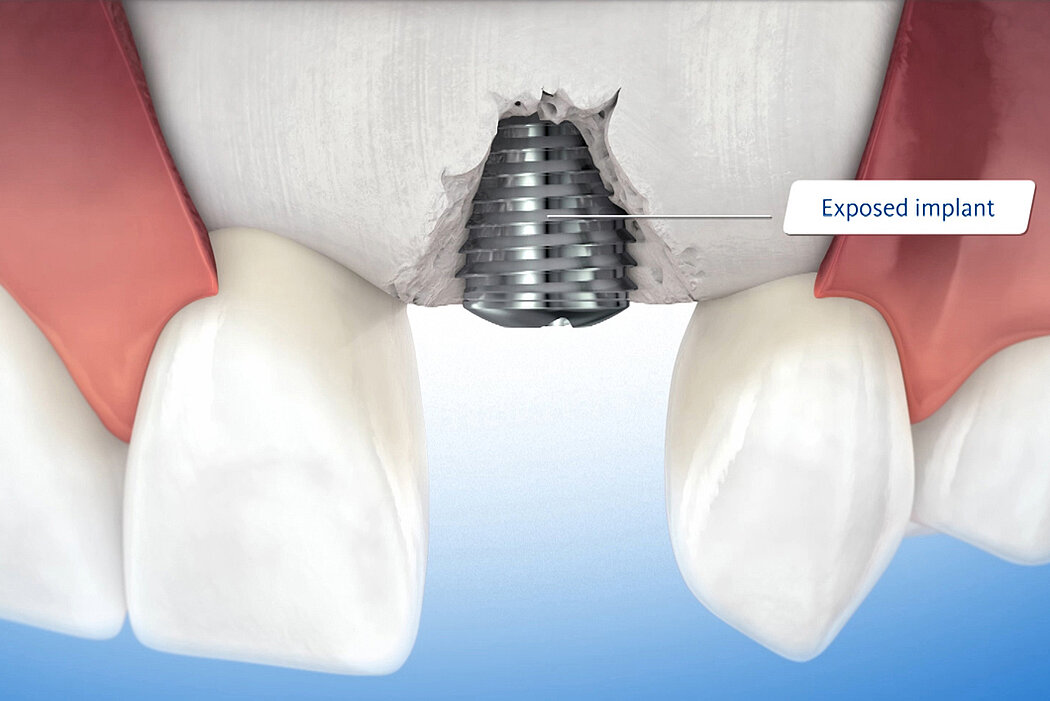
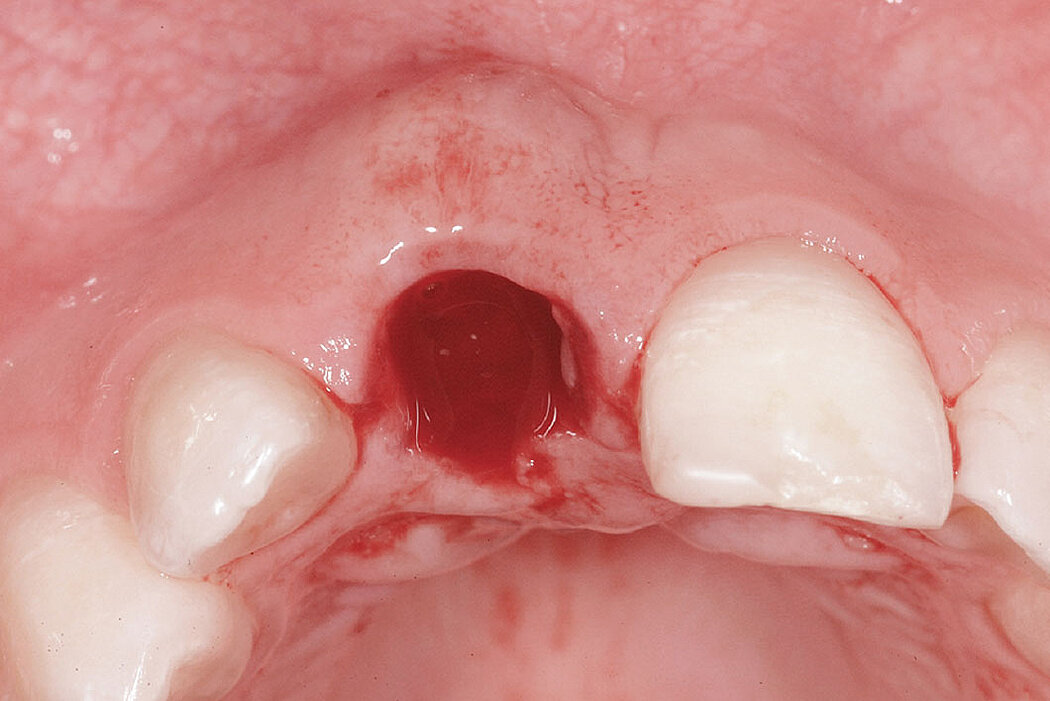
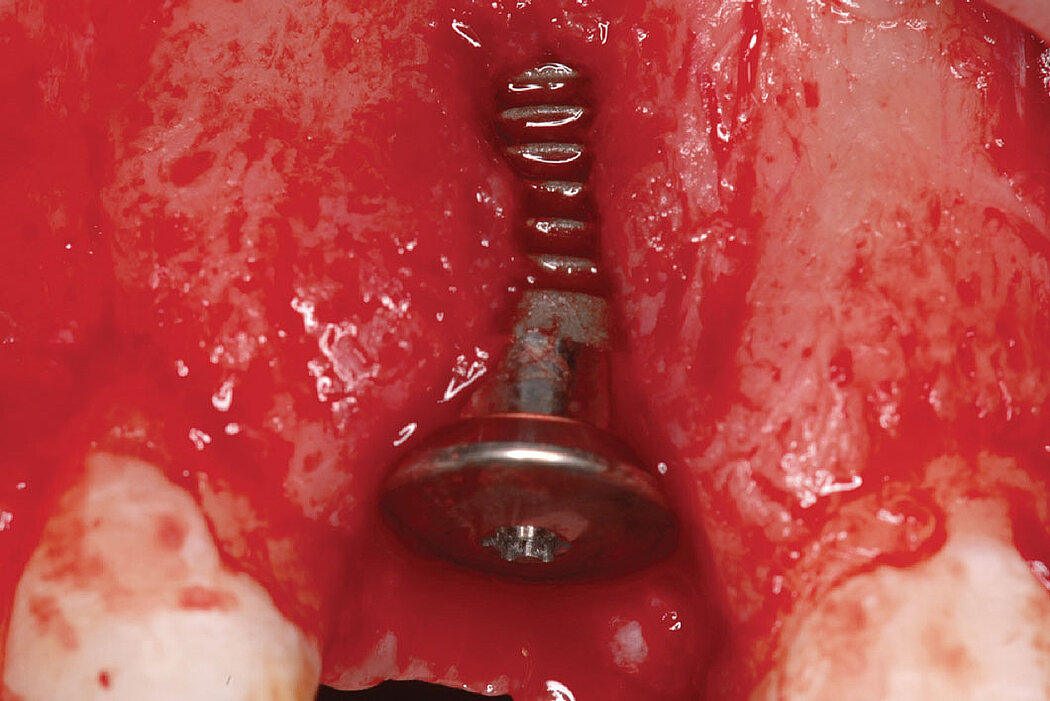
Déhiscences péri-implantaires
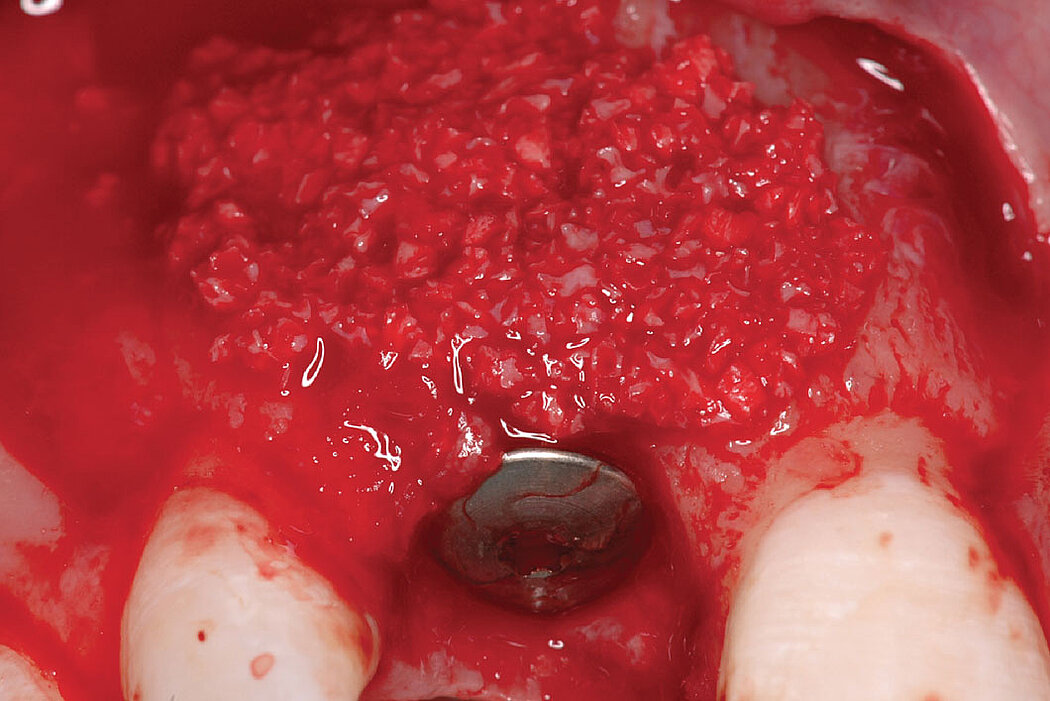
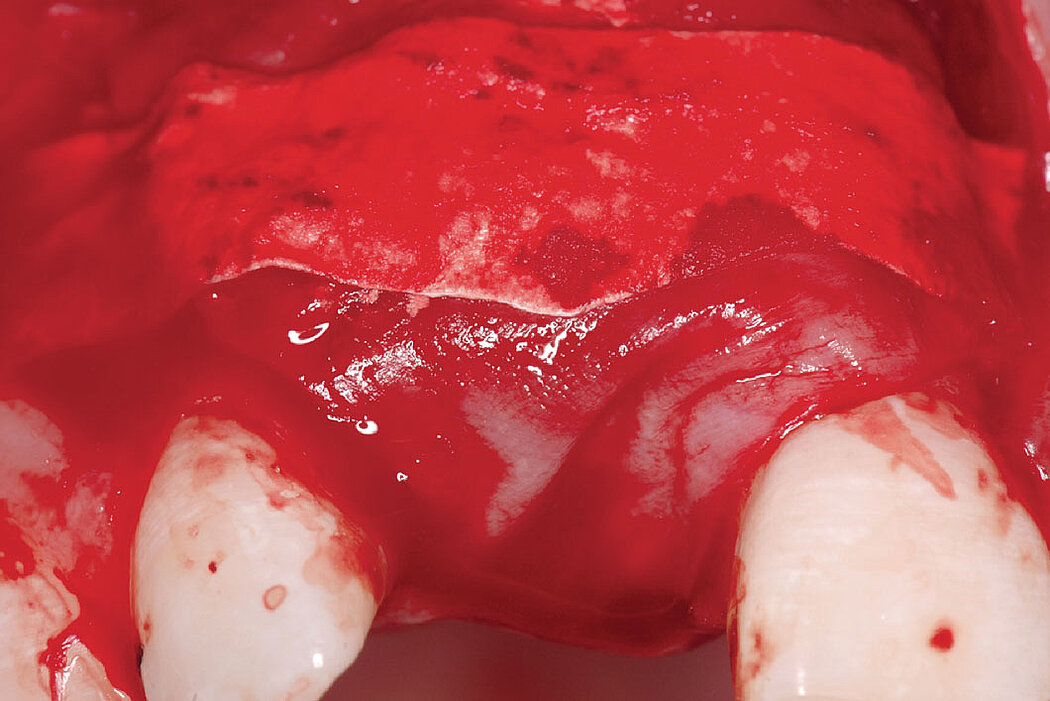
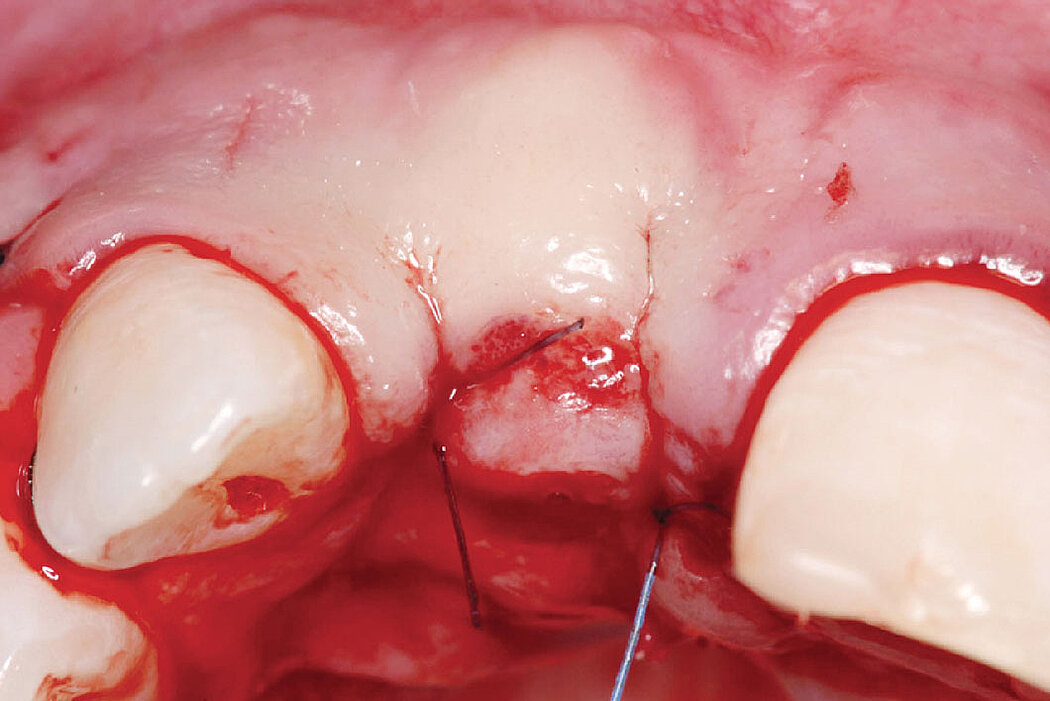
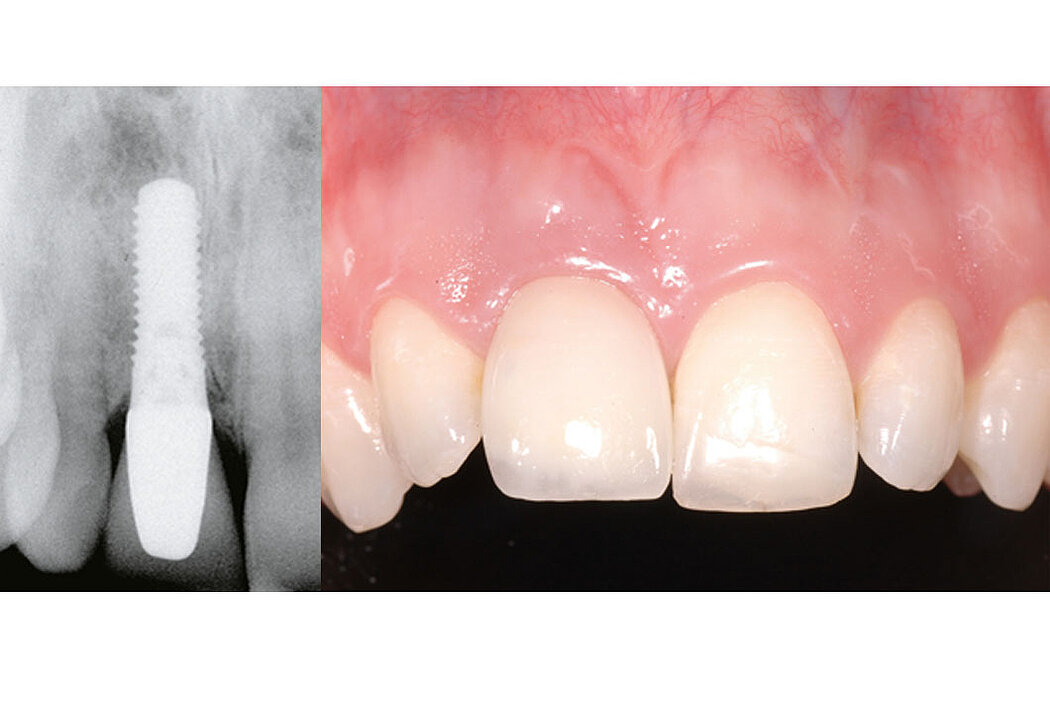
Cas clinique
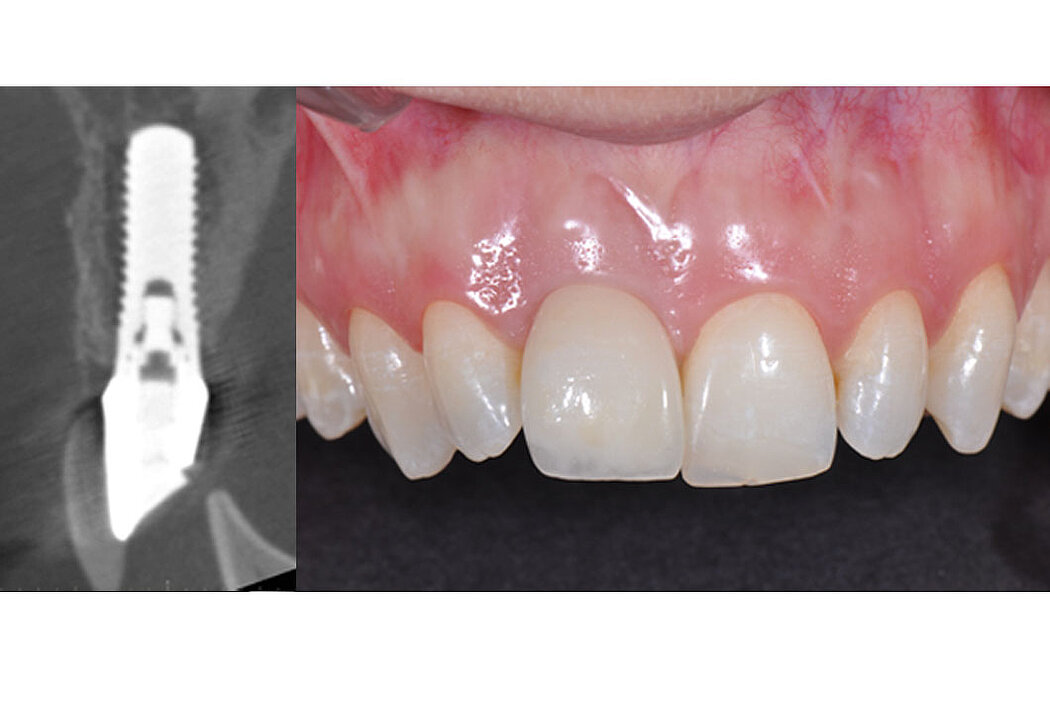
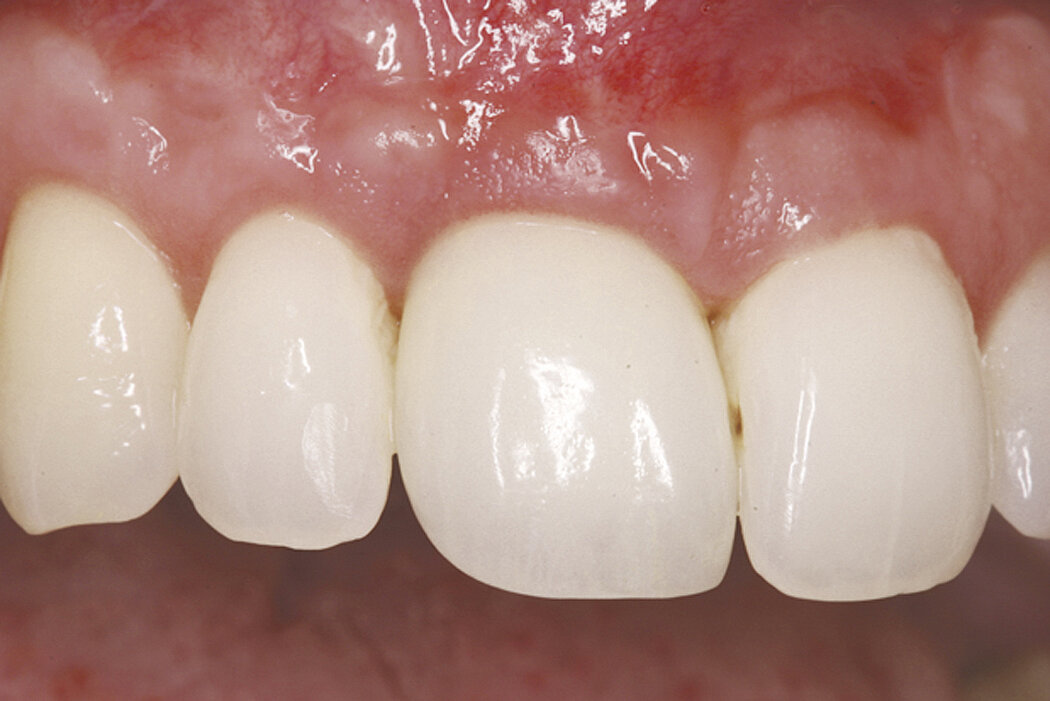
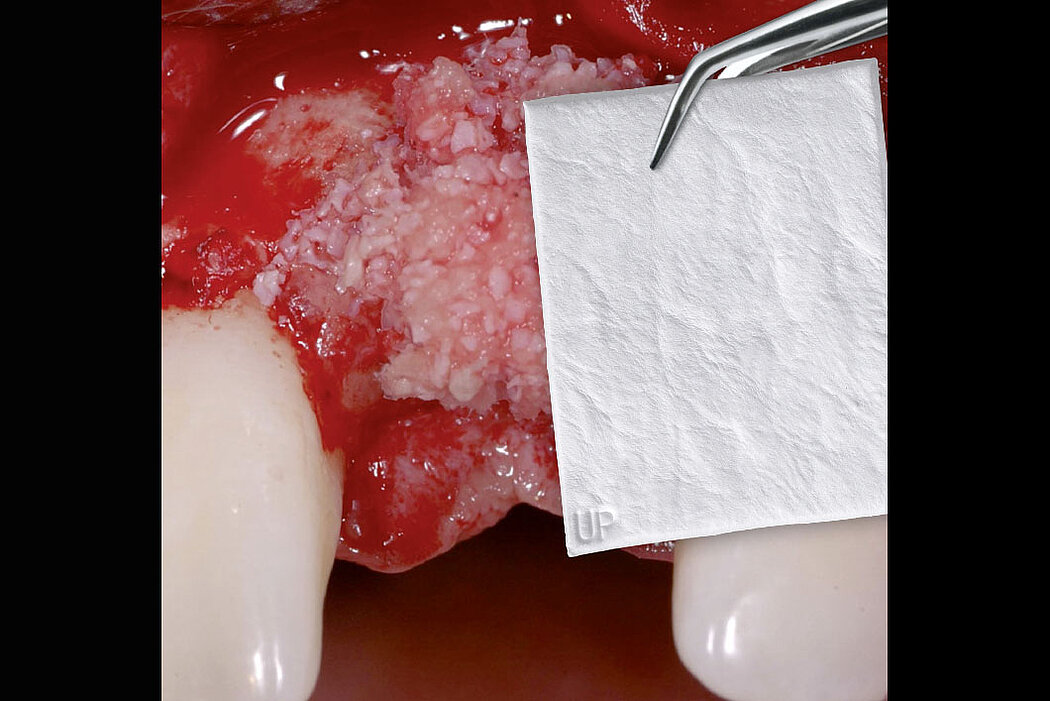
L’augmentation osseuse de faible volume pratiquée simultanément à l’implantation quatre à six semaines après l’extraction dentaire favorise le résultat esthétique à long terme.
Les biomatériaux Geistlich permettent de combler la déhiscence vestibulaire au moment de l’implantation pour un résultat pérenne.
Bibliographie :
- Rothamel D et al. Clin. Oral Implants Res. 2005; 16(3): 369-378. (Pre-clinical study)
- Gielkens PFM et al. Clin. Oral Implants Res. 2008;19:516-521. (Pre-clinical study)
- Rothamel D et al. Int J Oral Maxillofac Implants. 2012 Jan–Feb;27(1):146–54. (Pre-clinical study)
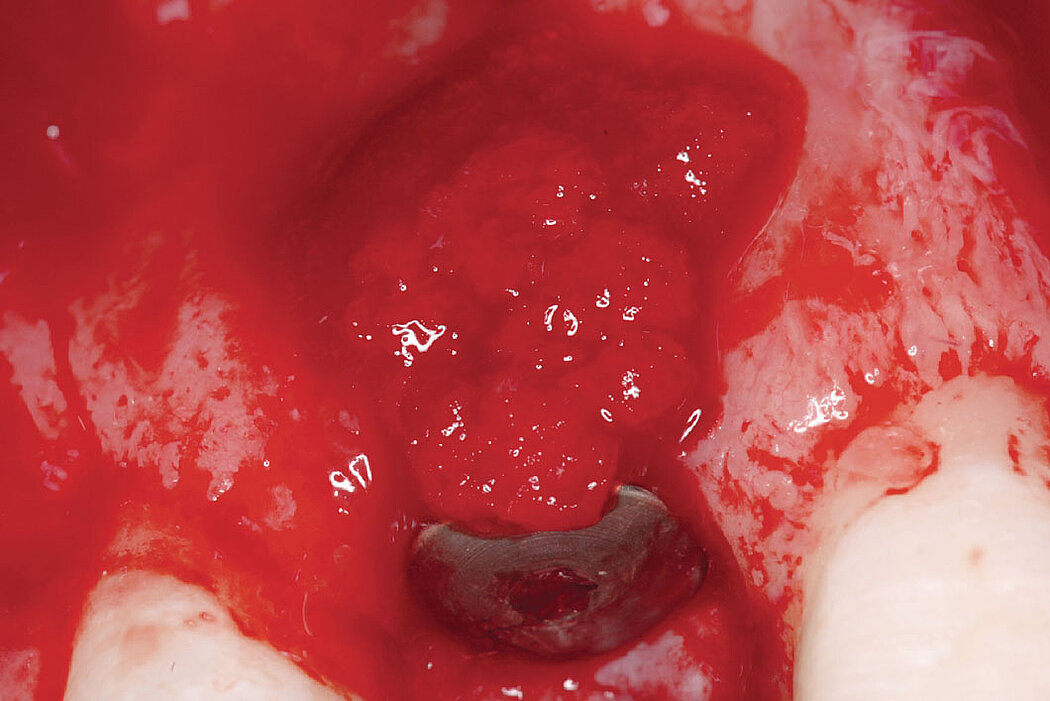
Fenestrations péri-implantaires
Cas clinique
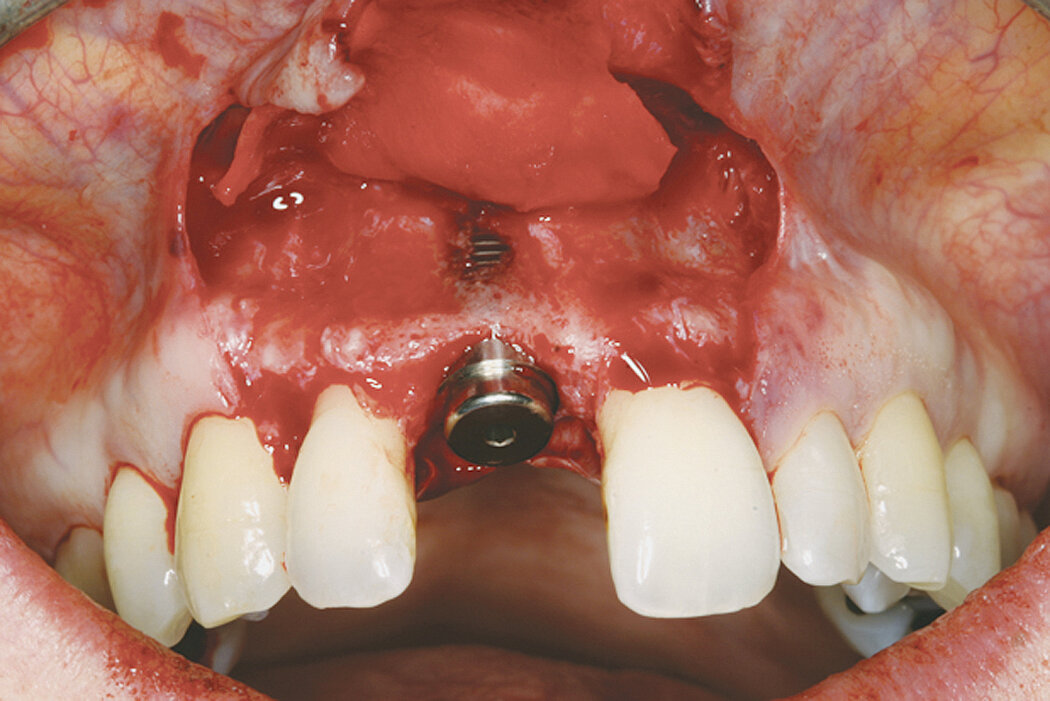
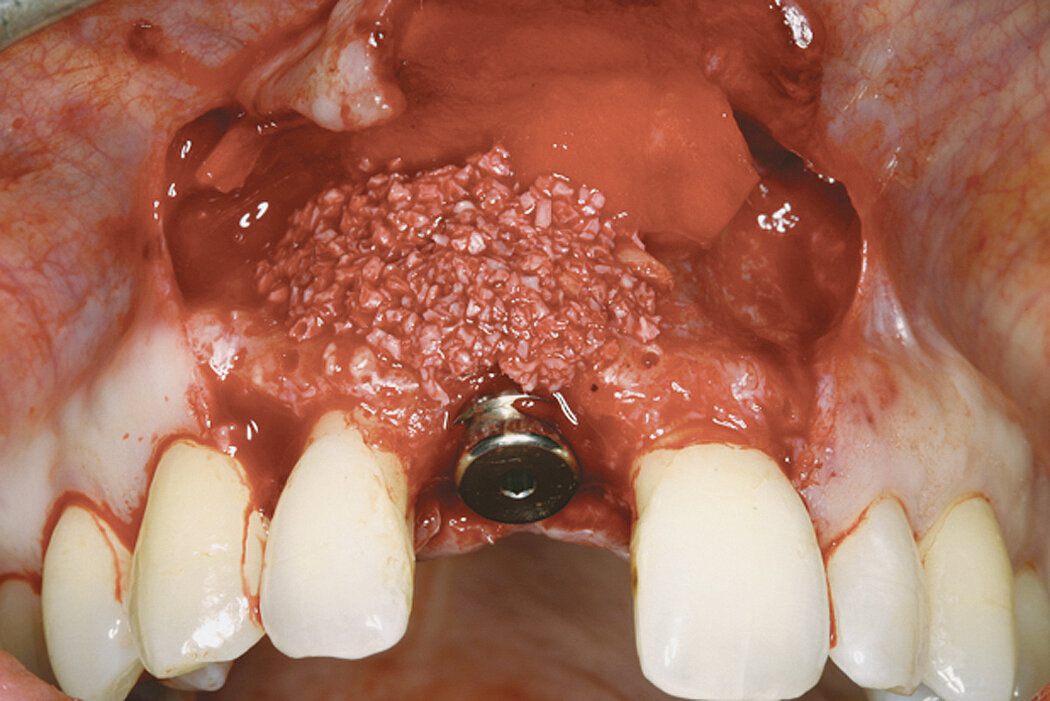
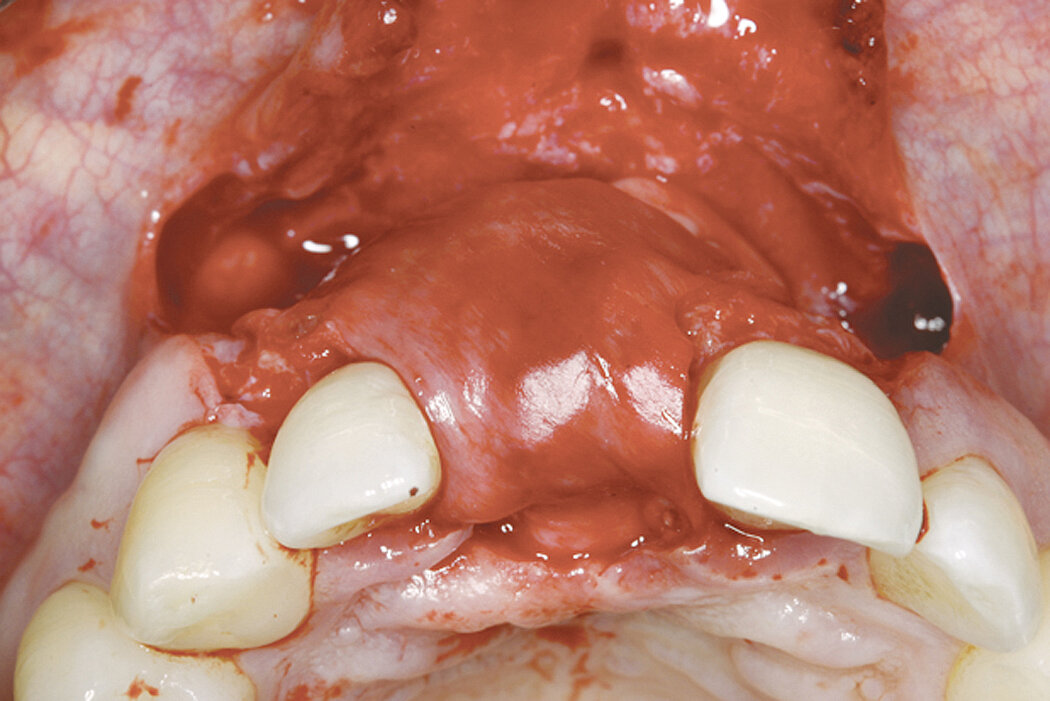
Procédure d’augmentation osseuse au niveau d’une fenestration sur un site implantaire antérieur.
Bonne cicatrisation des tissus durs et mous dans une lésion péri-implantaire traitée par ROG avec Geistlich Bio-Oss® et Geistlich Bio-Gide®.